Teile oder der ganze Zahn: es ist in jedem Fall ein großer Schreck, wenn der Zahn abgebrochen ist. Nun heißt es einen kühlen Kopf bewahren, denn sofern richtig gehandelt wird, muss das längst kein Weltuntergang sein. Gepaart mit einer professionellen Zahnbehandlung, ist der Zahn in vielen Fällen noch zu retten.
Sofortiges Verhalten, wenn ein Zahn abbricht
In den überwiegenden Fällen ist eine starke physische Einwirkung der Grund. Das kann beispielsweise bei einem Zusammenstoß mit der Wand oder mit Mitspielern beim Sport geschehen. Wer auf etwas Hartes beißt, verliert hingegen normalerweise kein Stück von seinem Zahn. In jedem Fall müssen Sie nun Ruhe bewahren. Unbedingt sollten Sie professionelle medizinische Hilfe sofort konsultieren, denn jede Stunde kann bei der Zahnrettung von Bedeutung sein. Wenden Sie sich wahlweise an den zahnärztlichen Notdienst oder Ihren Zahnarzt, wenn die Verletzung während der Öffnungszeiten stattfand. Für solch einen Notfall benötigen Sie natürlich keinen Termin, auch wird in der Praxis umgehend darauf reagiert. Ein Fall für den Notarzt ist ein abgebrochener Zahn, sofern keine weiteren Verletzungen vorliegen, aber natürlich nicht.
Pflege für den abgebrochenen Zahn: so bewahren Sie diesen richtig auf
Bei einem kompletten Abbruch empfiehlt sich die Verwendung einer Zahnrettungsbox. Von "komplett" spricht man im Fachjargon dann, wenn es auch die Wurzel getroffen hat. Die Zahnrettungsbox bekommen Sie entweder vor Ort in der Zahnarztpraxis oder Sie kaufen diese schneller in jeder gewöhnlichen Apotheke.
Falls Sie gerade keine Gelegenheit haben, um eine Zahnrettungsbox zu besorgen, muss eine adäquate Notlösung her. H-Milch und isotone Kochsalzlösung haben sich zur Aufbewahrung bewährt. Ebenbürtig zur Zahnrettungsbox sind sie zwar nicht, aber es ist zumindest besser, als den Zahn einfach lose in der Tasche zu verwahren. Kommt es unterwegs oder in der Nacht zu dem Unfall, ist es aber oftmals gar nicht so einfach H-Milch oder Kochsalzlösungen aufzutreiben. In diesem Fall muss der eigene Speichel herhalten. Er besitzt von Natur aus die notwendigen Stoffe, um den Zahn feucht zu halten und ihn damit vor dem Austrocknen zu beschützen.
Unabhängig davon, wie genau Sie den Zahn aufbewahren, muss aber unmittelbar der Weg in eine Zahnarztpraxis beziehungsweise zum zahnärztlichen Notdienst erfolgen. Die genannten Möglichkeiten dienen wirklich nur zur temporären und kurzfristigen Verwahrung. Keinesfalls sind sie als dauerhafte Lösung geeignet. Beim Zahnarzt selbst heißt es ebenfalls einen kühlen Kopf zu bewahren. Schildern Sie diesem genau was passiert ist, damit er sich ein umfassendes erstes Bild machen kann. Außerdem sollten Sie diesem mitteilen, wenn Sie beispielsweise unter starken Schmerzen leiden oder erhebliche Blutungen auftreten. Vieles wird der Zahnarzt zwar selbst sehen, jede Information kann für die nachfolgende Behandlung aber wichtig sein.
Abgebrochener Zahn: das gilt es unbedingt zu vermeiden
Lassen Sie den Zahn auf gar keinen Fall austrocknen. Ihn in Wasser einzulagern bringt auch nichts. Verwenden Sie immer die eben genannten Hilfsmittel. Außerdem sollten Sie Ihr Gebiss, auch wenn es vielleicht schwer fällt, in Ruhe lassen. Auf gar keinen Fall sollten Sie die Wurzeloberfläche anfassen. Damit würden Sie nur riskieren, dass Sie noch weitere Schäden verursachen, zum Beispiel am Gewebe oder funktionstüchtigen Zellen. Zudem wird durch ständiges Anfassen die Gefahr erhöht, dass Sie unfreiwillig Bakterien in die offene Wunde transportieren.
Die Zahnkrone zu reinigen ist ebenfalls nicht Ihre Aufgabe. Ein abgebrochener Zahn wird professionell vom Zahnarzt und seinem Team gepflegt. Selbst wenn Sie deutliche Verschmutzungen feststellen können, ignorieren Sie diese einfach vollständig. Alle notwendigen Schritte erfolgen in unserer Praxis unter hygienischen Bedingungen und mit professionellen Instrumenten. Zudem sollten Sie vom Versuch absehen, den Zahn selbst wieder einsetzen zu wollen. Das wird nicht nur nicht funktionieren, bei dem Versuch besteht zudem ein hohes Risiko, dass sie an der Wurzel zusätzlichen Schaden anrichten. Speziell die Fasern sind sehr empfindlich, für eine Reimplantation (das erneute Einsetzen des Zahns) aber unbedingt erforderlich.
Wenn Sie sich an die Tipps zur Aufbewahrung halten, den Zahn und das Gebiss nicht unnötig anfassen und außerdem die eben dargelegten Ausführungen beachten, was Sie auf gar keinen Fall machen sollen, stehen die Chancen schon einmal gut, dass diese Reimplantation funktioniert.
Behandlung bei einem abgebrochenen Zahn in unserer Praxis
Generell können wir Sie beruhigen: vor allem wenn nur ein kleines Stück abgebrochen ist, stehen die Chancen sehr gut, dass wir den Zahn in der Praxis wieder vollständig reparieren können. Voraussetzung hierfür ist auch, dass die abgebrochene Partie nicht zu groß ist und außerdem der Zahnnerv selbst nicht beschädigt wurde. In vielen Fällen kann ein abgebrochener Zahn so geklebt werden, dass er nicht nur wieder uneingeschränkt funktioniert, sondern auch hinsichtlich der Ästhetik keine sichtbaren Abstriche in Kauf genommen werden müssen.
Mitunter ist das sogar nach längerer Zeit möglich. Dennoch würden wir Sie bitten immer schnellstmöglich unsere Praxis aufzusuchen, damit die Behandlung bei einem abgebrochenen Zahn sofort erfolgen kann.
Ein abgebrochener Zahn gestaltet sich in der Behandlung schwieriger, wenn ein großes Stück abgebrochen ist. Oftmals wurde im Zuge dessen auch der Zahnnerv selbst beschädigt. Das ist auch für Laien gut daran erkennbar, dass es aus dem Zahn heraus blutet. Ein zügiges Handeln ist dann besonders erforderlich, denn es handelt sich hierbei um eine offene Wunde, in die auch Bakterien eindringen können. Diese haben im schlimmsten Fall eine irreversible Entzündung zur Folge.
Ist es dazu gekommen, muss eine Wurzelkanalbehandlung erfolgen. Unabhängig von der Größe des abgebrochenen Zahns raten wir Ihnen immer dazu, das abgebrochene Stück so zu verwahren, wie in den vorherigen Abschnitten beschrieben. Selbiges können Sie dann zur Behandlung mitbringen.
Wenn ein abgebrochener Zahn nicht mehr angeklebt werden kann
In diesem Fall wird eine Zahnfüllung verwendet, die den Zahn gewissermaßen künstlich wieder aufbaut. Bei großen Stücken empfiehlt sich entweder eine Teil- oder eine vollständige Überkrone. Mindestens die Zähne, die auch für Dritte sichtbar sind, werden mit Keramik überkront. Dadurch entsteht ein authentisches Abbild eines echten Zahns. Beachten Sie bitte, dass jede dieser Verletzungen individuell ist und es folglich eine große Rolle spielt, wie schwerwiegend der Zahn beschädigt wurde und ob der Nerv ebenfalls in Mitleidenschaft gezogen wurde. Mitunter ist dann, wenn er nicht mehr angeklebt werden kann, auch eine Entfernung des Zahnnervs mit anschließender Wurzelbehandlung erforderlich.
Abgebrochener Zahn: Mit welchen Kosten ist zu rechnen?
Ein abgebrochener Zahn macht eine individuelle Behandlung erforderlich, was sich auch in den Kosten dafür widerspiegelt. Wie teuer die Behandlung bei einem abgebrochenen Zahn tatsächlich ausfällt, hängt daher unter anderem davon ab:
- wie groß das abgebrochene Stück ist
- ob es einfach wieder angeklebt werden kann oder ob eine Krone erforderlich ist
- ob eine Wurzelbehandlung notwendig ist, weil der Nerv beschädigt wurde
Der Zahnersatz wird für gewöhnlich durch einen Festzuschuss von den Krankenkassen unterstützt. Die Höhe davon ist vom Befund abhängig. Die Differenz zur erfolgten Erstattung muss von den Patienten selbst getragen werden. Die Behandlung bei einem abgebrochenen Zahn kostet daher in aller Regel dreistellig. Ist ein abgebrochener Zahn nicht mehr zu retten, kann es teurer werden.
Ein detailliertes Angebot können Sie in unserer Praxis erfragen.
Diese Angaben dienen aber nur groben Orientierung.
Wenn Ihnen ein Zahn abgebrochen ist, zögern Sie die Behandlung auf keinen Fall heraus: nutzen Sie das Kontaktformular oder rufen Sie uns an!


 Gemäß
Gemäß 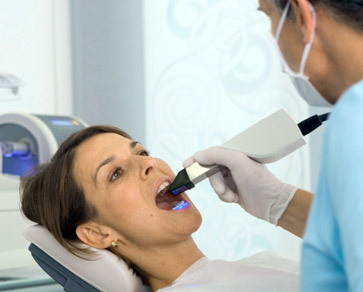
 Lateiner unter uns dürfte sofort klar sein, welche Funktion eine Interdentalbürste hat. Denn das Wort interdental bedeutet übersetzt so viel, wie „zwischen den Zähnen“. Bei einer Interdentalbürste handelt es sich folgerichtig um ein Pflegeutensil, mit der man sich die Zahnzwischenräume säubert. Man putzt demnach im Besonderen Stellen, an die man mit einer konventionellen Zahnbürste nicht so leicht hingelangt. Eine Interdentalbürste erfüllt somit die gleiche Funktion wie Zahnseide. Im Folgenden gibt Ihnen die Praxiskooperation Dr. Thomas Petersen einen kurzen Überblick darüber, warum das Nutzen einer Interdentalbürste von Vorteil ist und wie Sie eine Interdentalbürste richtig anwenden. Bei Rückfragen steht Ihnen Ihr Zahnarzt in Bonn natürlich sehr gerne mit Rat und Tat zur Seite.
Lateiner unter uns dürfte sofort klar sein, welche Funktion eine Interdentalbürste hat. Denn das Wort interdental bedeutet übersetzt so viel, wie „zwischen den Zähnen“. Bei einer Interdentalbürste handelt es sich folgerichtig um ein Pflegeutensil, mit der man sich die Zahnzwischenräume säubert. Man putzt demnach im Besonderen Stellen, an die man mit einer konventionellen Zahnbürste nicht so leicht hingelangt. Eine Interdentalbürste erfüllt somit die gleiche Funktion wie Zahnseide. Im Folgenden gibt Ihnen die Praxiskooperation Dr. Thomas Petersen einen kurzen Überblick darüber, warum das Nutzen einer Interdentalbürste von Vorteil ist und wie Sie eine Interdentalbürste richtig anwenden. Bei Rückfragen steht Ihnen Ihr Zahnarzt in Bonn natürlich sehr gerne mit Rat und Tat zur Seite.
 Die Gingivitis ist eine der am häufigsten vorkommenden Erkrankungen an den Zähnen beziehungsweise dem Zahnfleisch. In der Regel wird die Entzündung durch Bakterien aus der Mundhöhle hervorgerufen, welche sich nach ihrer Entstehung verbreiten und somit noch weitere Bereiche angreifen können. Studien belegen, dass etwa 80 Prozent der Deutschen an einer Zahnfleischentzündung akut leiden oder zumindest in der jüngeren Vergangenheit bereits eine Gingivitis vorzuweisen hatten. Nicht immer wird diese sofort erkannt, denn die damit verbundenen Zahnfleischblutungen werden oftmals übersehen, leichtfertig abgetan oder treten erst im späteren Verlauf auf.
Die Gingivitis ist eine der am häufigsten vorkommenden Erkrankungen an den Zähnen beziehungsweise dem Zahnfleisch. In der Regel wird die Entzündung durch Bakterien aus der Mundhöhle hervorgerufen, welche sich nach ihrer Entstehung verbreiten und somit noch weitere Bereiche angreifen können. Studien belegen, dass etwa 80 Prozent der Deutschen an einer Zahnfleischentzündung akut leiden oder zumindest in der jüngeren Vergangenheit bereits eine Gingivitis vorzuweisen hatten. Nicht immer wird diese sofort erkannt, denn die damit verbundenen Zahnfleischblutungen werden oftmals übersehen, leichtfertig abgetan oder treten erst im späteren Verlauf auf.
 // You can place JavaScript like this
// You can place JavaScript like this Etwa eine Million
Etwa eine Million  Der Rückgang des Zahnfleisches (Gingivarezession) gehört zu den gefürchteten Diagnosen beim Zahnarztbesuch. Außerdem kann der Zahnfleischrückgang ein Indiz für eine marginale (vom Zahnfleischsaum ausgehende) Parodontitis sein. Typische Symptome wie ästhetische Beeinträchtigung, starker Mundgeruch und sich verschiebende Zähne sind die Folge. Von dieser Symptomatik werden schwere Erkrankungen Herzinfarkt oder Schlaganfall begünstigt.
Der Rückgang des Zahnfleisches (Gingivarezession) gehört zu den gefürchteten Diagnosen beim Zahnarztbesuch. Außerdem kann der Zahnfleischrückgang ein Indiz für eine marginale (vom Zahnfleischsaum ausgehende) Parodontitis sein. Typische Symptome wie ästhetische Beeinträchtigung, starker Mundgeruch und sich verschiebende Zähne sind die Folge. Von dieser Symptomatik werden schwere Erkrankungen Herzinfarkt oder Schlaganfall begünstigt.  Bei Kindern, Jugendlichen und Erwachsenen ist seit Jahren ein deutlicher Anstieg von Zahnverletzungen zu verzeichnen. Ungefähr die Hälfte der Kinder erleidet Zahntraumen oder Zahnverletzungen, bevor sie die Schule verlassen. Zahnverletzungen beim Sport kommen dabei sehr häufig vor - genau deshalb ist Zahnschutz beim Sport so wichtig!
Bei Kindern, Jugendlichen und Erwachsenen ist seit Jahren ein deutlicher Anstieg von Zahnverletzungen zu verzeichnen. Ungefähr die Hälfte der Kinder erleidet Zahntraumen oder Zahnverletzungen, bevor sie die Schule verlassen. Zahnverletzungen beim Sport kommen dabei sehr häufig vor - genau deshalb ist Zahnschutz beim Sport so wichtig! Zahnstein, im Fachjargon als "Konkrement" bezeichnet, ist ein Belag auf den Zähnen. Seinen Namen als "Zahnstein" erhält der Belag aufgrund seiner festen Zusammensetzung, die sich unter anderem durch Whitlockit, Proteinen, Kohlenhydraten, Hydroxylapatit und Fluorapatit ergibt. Zahnstein kann und sollte professionell entfernt werden. Von einer selbständigen Zahnsteinentfernung ist immer abzusehen, da einerseits keine ausreichenden Ergebnisse erwartet werden dürfen und andererseits der Zahn oder das Zahnfleisch beschädigt werden könnten.
Zahnstein, im Fachjargon als "Konkrement" bezeichnet, ist ein Belag auf den Zähnen. Seinen Namen als "Zahnstein" erhält der Belag aufgrund seiner festen Zusammensetzung, die sich unter anderem durch Whitlockit, Proteinen, Kohlenhydraten, Hydroxylapatit und Fluorapatit ergibt. Zahnstein kann und sollte professionell entfernt werden. Von einer selbständigen Zahnsteinentfernung ist immer abzusehen, da einerseits keine ausreichenden Ergebnisse erwartet werden dürfen und andererseits der Zahn oder das Zahnfleisch beschädigt werden könnten.